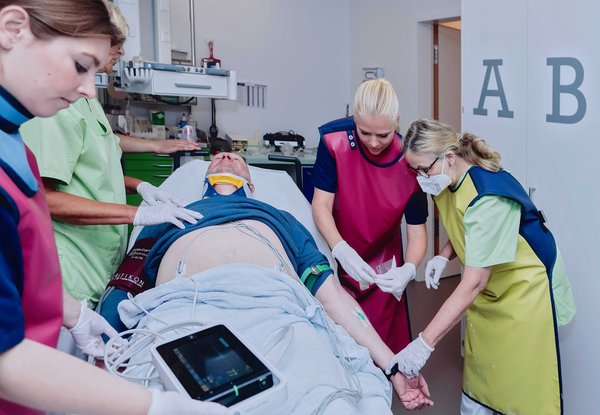
Gut zwei Jahre ist es her, seit die Chirurgische Ambulanz mit der Internistischen Zentralaufnahme im Klinikum Rheine am Standort Mathias-Spital zusammengelegt wurde und so die neue Zentrale Notaufnahme (ZNA) gebildet hat. Neben baulichen Maßnahmen waren hierfür auch zusätzliches und speziell weitergebildetes Personal, neue medizinische Geräte sowie die Etablierung neuer Prozesse notwendig. Dadurch konnten Abläufe klarer und schneller gestaltet und Wege verkürzt werden – für Patient:innen aber auch für Mitarbeitende eine Verbesserung. Eine der wesentlichsten baulichen Veränderungen: Der Schockraum für Schwerstverletzte mit seinem eigenen interdisziplinären Team und die Computer-Tomografie (CT) liegen nun direkt nebeneinander.
Die strukturellen Verbesserungen haben auch dazu geführt, dass das Mathias-Spital in seiner Funktion als Traumanetzwerk-Standort an Bedeutung gewonnen hat und somit die Versorgung der regionalen Bevölkerung verbessert. Traumatisierte Patient:innen, beispielsweise bei multiplen Verletzungen durch einen Autounfall, die eine Notfallversorgung unter Einsatz von notärztlichem Personal benötigen, können nun effektiver und schneller behandelt werden. Wie schätzt der Ärztliche Leiter der ZNA, Dr. Dietmar Daubner, und die Bereichsleiterin Pflege der ZNA, Iris Holling, die Entwicklung in den letzten zwei Jahren ein? „Durch die neugestaltete ZNA und die verbesserten Strukturen können wir eine noch bessere Diagnostik und Therapie gewährleisten. Wir erfüllen damit die gesetzlichen Vorgaben der erweiterten Notfallversorgungsstufe sehr gut. Die ZNA ist die Eingangspforte für Menschen, die unsere Hilfe benötigen. Darauf sind wir räumlich, personell und organisatorisch sehr gut eingestellt“, so Daubner.
Menschen mit unterschiedlichsten Symptomen suchen in der ZNA Hilfe – unplanbar für das Team, welches aus Ärzt:innen, Pflegepersonal und Medizinischen Fachangestellten besteht. Die vielfältigen Symptome zu bewerten, eine zuverlässige Diagnose zu erstellen und den Behandlungsbedarf abzuleiten, ist die Herausforderung für Daubner und seine Kolleg:innen. „Vom verstauchten Knöchel bis zur komplexen Knochenfraktur, von Halsschmerzen bis Blutvergiftung, von Rippenschmerzen bis Herzinfarkt, vom Schnupfen bis zum Schwerstverletzten sehen wir hier alles“, so Holling.
Die eigene Krankengeschichte kennen
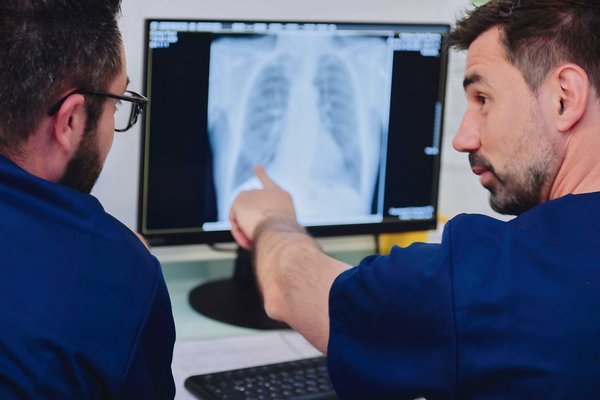
Dies allein macht jedoch nicht die Komplexität der Notfallmedizin aus: Die Diagnose wird erschwert, da viele Patient:innen ihre eigene Krankengeschichte nicht kennen, über Vorerkrankungen und Medikamente nur unvollständig Auskunft geben können und Symptome sehr unterschiedlich erleben. „Bei der Anamnese müssen wir immer ein wachsames Auge haben: Kommt der Schmerz im Bauch nun vom Darm oder von der Niere?“, sagt Daubner. Entschieden werden muss auch: Wissen wir bereits genug für eine zuverlässige Einschätzung – oder braucht es eine erweiterte Diagnostik durch Röntgen, CT, Ultraschall, Labor, EKG? „Wir untersuchen grundsätzlich alle Patient:innen auf deren Krankheitsbild. Dann wird entschieden, wie das weitere Procedere ist, da nicht allen Patient:innen eine Diagnostik mit maximalen Mitteln benötigen. Daher bekommt auch nicht jede Person sofort eine Computertomographie (CT) oder eine Röntgenuntersuchung“, so Daubner.
Fachpersonal für medizinische Detektivarbeit
Die ärztliche und pflegerische Versorgung von Notfallpatient:innen ist vielschichtig und anspruchsvoll. Ärzt:innen haben zur Bewältigung dieser komplexen Aufgabe eine fachärztliche Ausbildung in einer Fachdisziplin sowie die Zusatzqualifikation in klinischer Akut- und Notfallmedizin. Das pflegerische Personal hat eine Zusatzqualifikation in der Notfallpflege „Wir sind darauf spezialisiert, medizinische Detektivarbeit zu leisten und innerhalb kurzer Zeit die richtigen Maßnahmen zur Notfallversorgung einzuleiten. Während z. B. die Kardiologie Spezialwissen rund ums Herz vorhält und die Pneumologie zur Lunge, haben Notfallmediziner:innen Wissen aus allen 25 medizinischen Fachdisziplinen, „um das Schlimmste nicht zu übersehen“, so formuliert es Daubner. Das bedeutet, es liegt in der Hand seines Teams aus Ärzt:innen und Pflegekräften um zu entscheiden, wie bedroht die Gesundheit eines Menschen ist und wie schnell er von welcher Abteilung behandelt werden muss. Und das bei durchschnittlich ca. 125 Patient:innen pro Tag. In Spitzenzeiten wie zum Beispiel bei Glatteis, klettert diese Zahl auch schnell auf 180 Patient:innen am Tag. „Bezeichnenderweise haben die Menschen sehr viel mehr Geduld, wenn der Wartebereich voll ist“, erlebt Daubner, „dann ist offensichtlich, dass wir viel zu tun haben. Sitzen nur wenige Menschen dort, während wir hinter den Türen mehrere Schwerstverletzte aufwendig und zeitintensiv versorgen, macht sich im Wartebereich schnell Unmut breit.“ Und Holling ergänzt: „Egal vor welcher großen Herausforderung wir stehen, durch eine starke Teamleistung können wir diese meistern.“.
Neben den Qualifikationen und Zusatzqualifikationen des ärztlichen und pflegerischen Personals werden zudem regelmäßig Notfallszenarien trainiert, um die fachlichen Kompetenzen und die Zusammenarbeit des Teams stetig weiterzuentwickeln. Diese Trainings erfolgen intern, und schon bald im hauseigenen Simulationszentrum der Mathias-Stiftung, welches bald fertiggestellt sein wird, aber auch extern mit Kooperationspartnern.
Neue Strukturen und noch besser organisiert
Seit der Umstrukturierung gelingt die Versorgung der Vielzahl von Patient:innen leichter, denn Untersuchungen und Absprachen können durch die räumliche Gestaltung schneller und zentraler erfolgen. Die Planung der Ressourcen ist jedoch weiterhin eine anspruchsvolle Aufgabe: Wer von den Patient:innen wird wann geröntgt? Wie ist das vorhandene Personal am besten einzusetzen? Wie sind die Räume am sinnvollsten zu belegen? Organisatorisch übernehmen hier die Notfallpflegekräfte einen großen Teil der Aufgaben. „Wir haben Notfallpflegekräfte beispielsweise als Koordinator:innen im Einsatz, welche Patient:innen via Rettungsdienst empfangen. Nach der fachlichen Übergabe zum Gesundheitszustand der/des Patient:in, weisen die Koordinator:innen Untersuchungsräume und betreuendes Pflegepersonal zu, um gemeinsam mit dem ärztlichen Personal die Versorgung zu beginnen.“, erklärt Holling.
„Nicht so schlimm wie gedacht.“
Wichtig ist: Alle Patient:innen, die in die ZNA kommen, verlassen sie mit einem Befund. „Wer aus medizinischer Sicht kein Notfall ist, geht nach einer Diagnostik oder Behandlung in der ZNA nicht unbedingt gesund nach Hause. Dies ist nicht immer befriedigend für die Patient:innen, doch das Wichtigste ist erst einmal, dass sehr viele mögliche Erkrankungen in vergleichsweise kurzer Zeit von uns ausgeschlossen worden sind“, erklärt Daubner. „Es ist nicht so schlimm wie gedacht – einige Patient:innen sind dann dennoch frustriert, weil wir als Zentrale Notaufnahme eines Akutkrankenhauses sie nicht stationär aufnehmen. Aber viele Patient:innen sind auch sehr erleichtert und froh, wenn sie mit einem guten Befund nach Hause oder zu niedergelassenen Ärzt:innen weitergeleitet werden, die die weitere Behandlung leisten.“
Fakten zur ZNA
- 46.000 Patienten/ Jahr = ca. 125/Tag
- ca. 15 Prozent der Patient:innen in der ZNA sind medizinisch gesehen akute und lebensgefährdende Notfälle (bundesweite Statistik)
- Spitzenzeiten: 180 Patient:innen pro Tag (beispielsweise Glatteis 2023)
- 47 Schockraumpatient:innen (Patient:innen mit multiplen Verletzungen) 2023
- chirurgischer Behandlungsbedarf bei ca. 70 Prozent der Patient:innen
- 11 Einzelbehandlungsräume
- 6 Beobachtungsplätze
- Übersetzungsservice kurzfristig in mehreren Sprachen verfügbar
- Einbezug der hausinternen 14 Fachdisziplinen möglich
So können Sie als Patient:in helfen
Patient:innen, die eine ausreichende Auskunft über ihre eigene Krankenakte geben können, (Medikamente, Vorerkrankungen etc.) erleichtern eine schnelle Diagnostik und Therapie, da ansonsten wichtige Informationen fehlen. Die ZNA rät daher:
- z. B. Fotos vom aktuell gültigen Medikamentenplan im Smartphone mitführen
- wichtige ärztliche Unterlagen als Datei im Smartphone speichern (Vorerkrankungen, Operationen)
- aktuellen (!) Notfall-Pass im Portemonnaie aufbewahren
- bestehende Patientenverfügung mitbringen